緑内障 医師紹介

略歴
- 1991年
- 広島大学附属福山高等学校 卒業
- 1997年
- 岡山大学医学部 卒業
岡山大学病院眼科 入局 - 1998年
- 広島市民病院 勤務
- 2004年
- 岡山大学大学院医学研究科 修了
- 2004年
- 岡山大学病院眼科 助教
- 2016年
- 岡山大学病院眼科 講師
- 2019年
- グレース眼科クリニック 院長
- 2020年
- 医療法人社団 尽誠会 グレース眼科クリニック 理事長
資格
医学博士
日本眼科学会認定 眼科専門医
日本眼科学会認定 眼科指導医
視覚障害者用補装具適合判定医
身体障害者福祉法第15条指定医
所属学会
日本緑内障学会 評議員
日本眼科学会
日本眼科手術学会
日本視野画像学会
日本網膜硝子体学会
瞳会
日本医師会
岡山県医師会
岡山市医師会
手術実績
緑内障手術 5,000件以上
白内障手術件数 10,000件以上
ベストドクターに5期連続で選出されました

ベストドクターズ社とは
ベストドクターズは、ベストドクターズ社が、膨大な数の医師に対して、「もし、あなたやあなたのご家族が、あなたの専門分野の病気にかかった場合、どの医師に治療をお願いしますか?」とアンケートを取り、その中である一定以上の評価を得た医師(それぞれの国での医師全体の上位1~5%程度)を名医(Best Doctors)と認定します。現在、日本で約6,500名が名医と認定されています。(2018年5月現在)
優秀専門臨床医™に選出されました

優秀専門臨床医™とは
優秀専門臨床医™とは、ティーペック株式会社が提供するサービス『ドクター オブ ドクターズ ネットワーク®』の特別顧問および評議員が、推薦基準(※1)を満たした医師を推薦。選考基準(※2)に基づき、選考された医師のみが優秀専門臨床医™として認定されています。
(※1 推薦基準)
*特別顧問・評議員本人もしくは、家族が入院や手術が必要となった場合に、お願いしたいと思えること。
*患者からも医師からも信頼がおける高いレベルの専門性を有すること。
*人間味豊かで患者の立場に立った治療を行えること。
*現役の臨床医であること。
(※2 選考基準)
*ドクター オブ ドクターズ ネットワーク®の各評議員会(関東評議員会、関西評議員会、東海評議員会、北海道評議員会、東北評議員会、九州評議員会、中四国評議員会等)において特別顧問・評議員全会一致で選考。
*特別顧問・評議員一人でも反対があった場合は選出されない。
緑内障とは
緑内障はありふれた病気で、日本では40歳以上の20人に1人が緑内障とされており、日本人の失明原因の第1位です。問題は、約9割は診断を受けていない潜在患者さんであるということです。緑内障であることに気づかないまま症状が進み、失明することもあります。緑内障は年齢と共に有病率もあがる病気なので、近年の高齢化に伴い、患者さんはさらに急増している可能性があります。
緑内障になると眼圧の影響で視神経が傷んで徐々に減っていき、視野が周辺から欠けていきます。恐ろしいのは、緑内障による視野障害は自覚症状に乏しいことです。視野が欠損していても、緑内障になっていない方の目や、脳が視野を補完してくれるため、欠損部は黒く見えず、片目が失明寸前でも気づかないこともあります。

傷んだ視神経や視野は元には戻りません。だからこそ、早期発見が非常に重要な疾患であり、見つけるためには眼科検診しかありません。実際に、きちんと治療されている緑内障患者さんのほとんどは失明には至っていません。緑内障は早期発見すれば怖くない病気ですから、一にも二にも、眼科検診を受けて頂きたいと思います。
緑内障の検査
当院では、眼圧検査、視野検査、眼底検査といった一般的な検査に加え、最新の光干渉断層計(OCT)を用いた検査もおこなっています。OCTとは、非侵襲的に眼底に弱い赤外光を当て、その反射を解析することで網膜の断層画像を得ることができる器械です。従来の検査では発見困難であった微細な変化をとらえることが可能で、緑内障によって障害された視神経線維層と細胞層の異常をより早期に発見できます。視野検査で異常が出ていないごく早期の緑内障も発見できるため、積極的に検査を行っています。
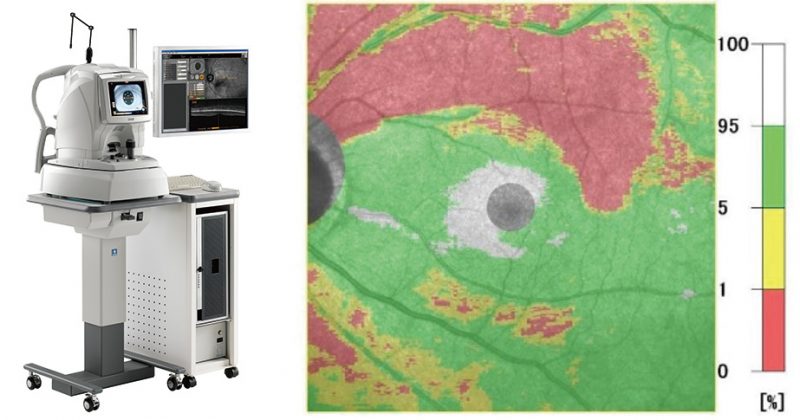
緑内障により薄くなった網膜が赤く表示されています
眼圧検査には、空気眼圧計、ゴールドマン眼圧計、アイケア®といった複数の眼圧計があり、個々に合わせて最も信頼できる方法で眼圧測定を行っています。
視野はハンフリー視野検査により、視野障害の状態や、進行速度を判定します。
緑内障の治療
緑内障は眼圧を十分に下降させることによって多くの症例の進行を抑制できることがわかっています。しかしながら、治療を行っても障害された視力、視野が改善することは困難で、治療の目標は残っている視機能の維持にあります。
薬物治療
治療開始時には、まず眼圧を測り、患者さんの進行の速さや年齢なども考慮して、眼圧をここまで下げるという目標値を決めます。目薬は通常、1種類から始めて、目標眼圧まで下がり、進行が止まれば、そのまま続けます。眼圧下降が不十分なら薬を変えたり、2種類以上に増やしたりして、状態に応じて治療していきます。
目薬には多くの種類があり、副作用など気になるものがあれば、早めに主治医に相談して下さい。また、薬の効果を引き出し、副作用を軽減するためにも、正しい点眼方法を身につけましょう。点眼前にはよく手を洗い、容器の先が目や指に触れないようにさします。量は1回1滴で充分です。点眼後は、出来ればまばたきをせずに1~2分間、静かに目を閉じて目頭を軽く押さえます。目の周りにこぼれた液は、洗い流すか拭き取ります。複数の目薬を使っているときは、点眼の間隔を5分以上あけましょう。
手術治療
緑内障治療の基本は目薬ですが、眼圧がしっかり下がらない場合や、眼圧が下がっても視野障害が進行する場合には、レーザー治療や手術療法を検討します。
手術療法も、初期から中期の方に対しては、最近では「MIGS」と呼ばれる体への負担の小さい手術が登場してきました。当院では微細なかぎ針(マイクロフック)で線維柱帯を切開する手術を行っています。効果は比較的マイルドですが、重篤な合併症が少ないとされています。中期以降の方には、「線維柱帯切除術」という、眼外へ水を排出する経路を新たに作成する手術を行います。眼圧下降効果は強く確実ですが、術後に視力が下がりやすく、合併症の発生率が切開術と比べると高いことが難点です。
患者さんの病型、進行状況に合わせて最も適切な治療を心がけております。気になることなどありましたら、ご相談いただければと思います。
日帰り緑内障手術
緑内障手術について
緑内障手術は眼圧を下げる手術です。緑内障は、いったん悪くなった視力や視野を元通りに回復することはできませんが、眼圧を下げれば、病気の進行を遅らせることができます。薬物治療やレーザー治療で眼圧が充分に下がらず視野障害が進行する場合には、眼圧を下げる手術を行います。
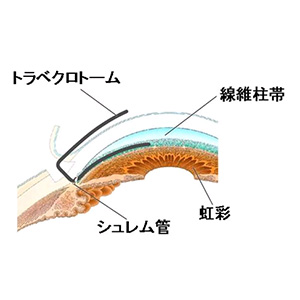
1.線維柱帯切開術
お水の出口である線維柱帯を切り広げて、水はけをよくする手術です。
この手術の一番の利点は、合併症が少なく、視力低下などの視機能障害が起こらないことです。ただ、術後の眼圧下降効果はおだやかで、お水の出口そのものが傷んでいる場合には、効果が少ないこともあります。
術後に目の中に出血しますので、数日間は見えにくくなりますが、自然に吸収されることがほとんどですので、ご安心下さい。
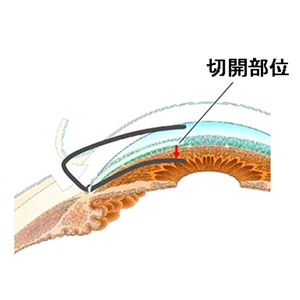
以前は、結膜や強膜(白目の部分)を半層切開して(①)、線維柱帯にロトームを挿入して切り広げていましたが(②)、最近では、目の中に「マイクロフック」(③)という特殊な器械を使用することで、白目の部分をまったく切らずに手術することも出来るようになり、かなり侵襲が少なく行えるようになってきました。
ロトームを線維柱帯に挿入します

手術時間は15分程度で、白内障手術との併用がお勧めです。
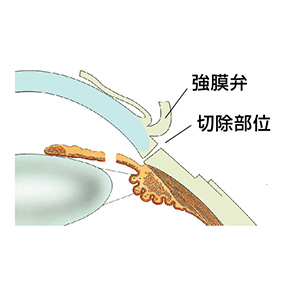
2.線維柱帯切除術
緑内障手術としては最も一般的な術式であり、あらゆる種類の緑内障に対し適応になります。房水を眼内から外に流すためのバイパスを作り(①)、流れ出た房水は、濾過胞(白目の袋)にたまって眼圧が下降します(②)。
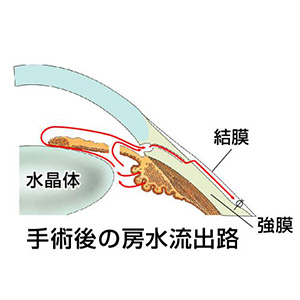
術後はとてもよく眼圧が下がる反面、晩期合併症としてバイパスから感染を起こすことがあります。また、眼圧下降に伴い、乱視が増強しますので、視力が下がることもあります。
患者さまの病状によっては、厚生労働省に認可されている「エクスプレス」(③)を挿入する濾過手術も行っています。これは従来のやり方に比較して、合併症が少ないのが利点ですが、この手術の適応にならない患者さまもいらっしゃいますので、詳しくは、担当医にご相談下さい。
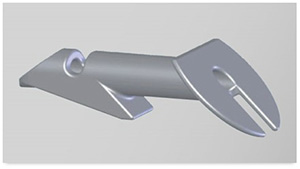
手術時間は20分~45分程度で、術後に、バイパスを縫った縫合糸を切るレーザー処置や、癒着を剥がすニードリングなど、さまざまなメンテナンスを行います。
3.緑内障チューブインプラント手術
緑内障チューブインプラント手術は、線維柱帯切開術や切除術を行っても眼圧を下げることが難しい眼に対して行います。当院では「アーメド緑内障バルブ」(①)を結膜と強膜の間に留置しています(②)。アーメド緑内障バルブはフレキシブルな医療用シリコンプレートで、常に房水の排出量を調整することにより、低眼圧による合併症がほとんどないのが利点です。

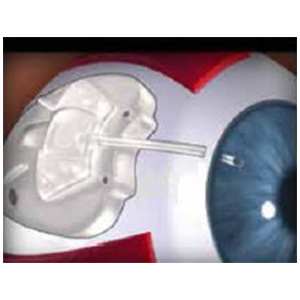
4.プリザーフロマイクロシャント
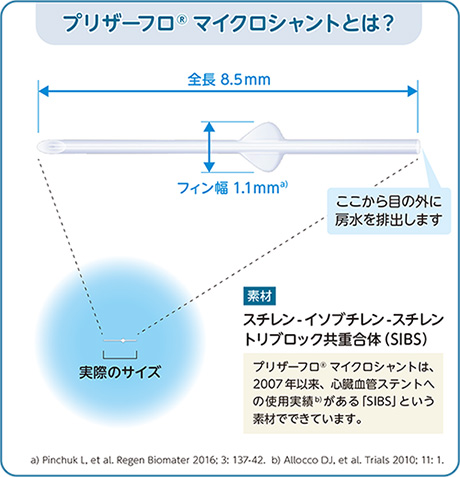
1-プリザーフロマイクロシャントとは
新しい術式のチューブインプラント手術です。小さなチューブ状のデバイスを目の中に入れ、そこから房水を排出させて眼圧を下げる手術です。より低侵襲なデバイスが、日本でも昨年秋から一般に使えるようになりました。
2-プリザーフロマイクロシャントを入れる場所
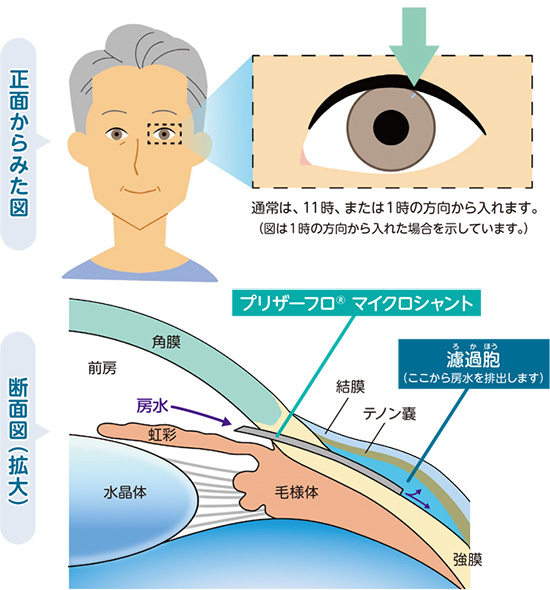
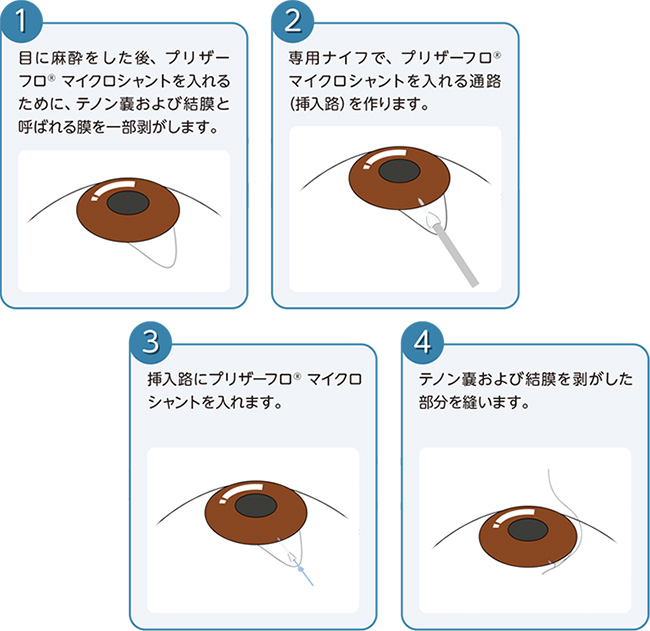
3-手術の簡単な流れ
手術は20~25分程度で、麻酔により、手術中の痛みはほとんどありません。
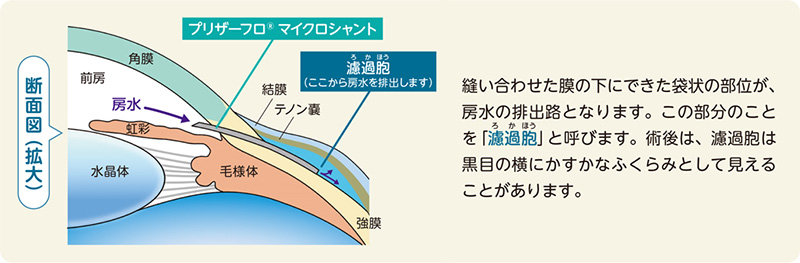
4-術後の経過
プリザーフロマイクロシャントは目の中(結膜の下)に挿入するため、それ自体の異物感はありませんが、目の表面の手術なので、手術直後は違和感やゴロゴロすることがあります。 また時間の経過とともに、手術で作成した房水の排出路(「濾過胞」と呼びます)が部分的にふさがって眼圧が上がることがあります。その場合は、専用の針状の器具を用いてふさがった部分を剥がす 「ニードリング」という処置や、濾過胞を再度作成する再手術などを行うことで、ふたたび眼圧を下げることができます。
プリザーフロマイクロシャントを入れることで、眼圧は平均で10mmHg台前半に下がり、使っていた緑内障点眼薬を大幅に減らすことも可能です。 わからないことは主治医と相談しながら、最適の治療法を考えていきましょう。
手術実績
| 2019年4月~2024年3月 | |
|---|---|
| 流出路再建術 (線維柱体切開術) |
18件 |
| 濾過手術 (線維柱体切除術 ・エクスプレス挿入術) |
55件 |

